Содержание:
Склеротические изменения и в коронарных сосудах закономерно завершаются инфарктом миокарда. Завершающим этапом ишемической болезни сердца является образование тромба, перекрывающего доступ крови к сердцу. В результате нарушенного кровообращения, происходят необратимые биологически деструктивные процессы, приводящие к отмиранию части сердечной мышцы. Лечение инфаркта миокарда, прежде всего, направлено на нейтрализацию тромба и восстановлению кровотока в малом круге кровообращения.
Терапевтические стандарты, разработанные отечественными учеными, легли в основу мировой медицинской практики, направленной на максимальное снижение риска летального исхода от инфаркта миокарда. Используя эмпирический подход, они установили, что семеро из десяти больных погибают в первые шесть часов после начала приступа. В этой связи своевременно оказанная квалифицированная помощь становится залогом человеческой жизни.
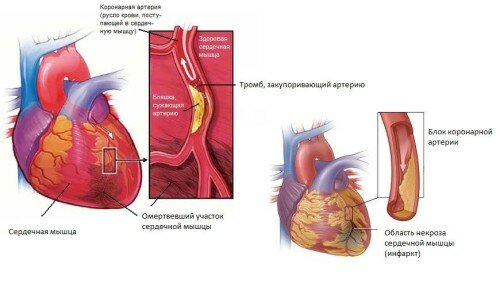
Терапевтические принципы
Лечение в основе своей имеет четыре принципа.
- Организация специализированных команд скорой помощи, в состав которых входят высококвалифицированные профессионалы. В их распоряжение предоставляется необходимая техника, аппаратура, медикаментозные препараты. Цель их работы – своевременное оказание первой помощи на месте и транспортировка больного в реанимационное отделение больницы.
- Быстрый процесс организации госпитализации.
- Подготовка специализированных палат для лечения больных с диагнозом инфаркт миокарда, оборудованных всей необходимой техникой: электрокардиографами, системой суточного мониторирования, аппаратом, обеспечивающим искусственную вентиляцию легких, диффибриллятором, электрокардиостимулятором. Нахождение больного в палате интенсивного наблюдения, в зависимости от степени выраженности и тяжести клинических проявлений, может занимать до семи дней.
- Создание реабилитационной системы.

Особенности
Многочисленные медицинские исследования выявили, что у пожилых людей приступу предшествуют длительные боли в области грудной клетки и нарушения сердечного ритма. Спонтанная стенокардия развивается у людей старше шестидесяти лет в исключительных случаях.
В этом случае болезненные ощущения в области грудины могут стать свидетельством ишемической болезни сердца, шейного остеохондроза, острого инфаркта миокарда. Как правило, анамнез и жалобы пациента позволяют сформировать объективную клиническую картину. Следует учитывать, что шейный остеохондроз не исключает вероятность развития ишемии и стенокардии. Зачастую эти проявления являются взаимосвязанными и свидетельствуют о патологии, развивающейся у людей не только пожилого, но и среднего возраста. Приступ инфаркта в пожилом возрасте лишен характерных эмоциональных проявлений. Признаки нарушения коронарного кровообращения стабильно присутствуют у третей части пациентов.
Нетипичная стенокардия проявляется следующими симптомами:
- чувство нехватки воздуха, отдышка, сердечный кашель;
- перебоями в сердечной работе, аритмией, явно выраженной пульсацией;
- чувство тяжести в грудной клетке, которое исчезает в состоянии физического покоя;
- иррадиация боли в левую половину тела, включая конечности, нижнюю челюсть, шея, подложечную область;
- обострение дисфункции других органов, желудка, кишечника ,желчного пузыря;
- обильное потоотделение;
- головокружение, слабость, предобморочное состояние.

Возрастные особенности, обусловливающие патологические изменения, происходящие в организме, нетипичная клиническая картина становится объективным обстоятельством, осложняющим своевременную диагностику инфаркта миокарда у людей преклонного возраста.
Благодаря систематическому приему блокаторов болевого синдрома, у людей пожилого возраста отмечается снижение чувствительности к симптомам ишемической болезни сердца. У большинства представителей старшей возрастной группы ишемия сопровождается стойким повышением артериального давления. У многих ярко выражены проблемы неврологического характера, в основе которых лежит дисфункция мозгового кровообращения.
Провоцировать приступ у пожилых людей могут даже неблагоприятные погодные условия. Стенокардия становится нередким явлением на фоне переедания и переполненности желудка. Прогноз не может носить благоприятного характера, так как в большинстве случаев приступ сопровождается динамическими изменениями в области мозгового кровообращения, почечной недостаточностью, кардиогенным шоком, острой сердечной недостаточностью.

Терапия
Первое, что необходимо сделать врачу, прибывшему на место – преодолеть болевой синдром, который мучает больного в процессе приступа инфаркта. Длительные болезненные ощущения могут привести к шоковому состоянию и усугубить ситуацию. Кроме того, боли коронарного происхождения, имеют ярко выраженный, тяжелый характер. Одним из средств, эффективно купирующий болевой синдром, является наркотический анальгетик, в частности, морфин. Как показывает клиническая практика.
Большинству пациентов требуется дополнительное введение препарата, что вызывает нежелательные побочные эффекты, отягощающих течение заболевания. На сегодняшний день считается нецелесообразным применение анальгетиков, которые могут привести к дисфункции органов желудочно-кишечного тракта, дыхательной системы. Тем более. Что современная фармакология позволяет использовать более приемлемую альтернативу.
Стандартом отечественной кардиологии является использование наркоза на основе закиси азота и кислорода. Необходимо отметить, что лишь в половине случаев такой метод позволяет быстро и эффективно справиться с болевым синдромом. Эффективность достигается путем введения минимальных доз пантопона и морфина. Внутримышечные инъекции Галопридола также доказали свою состоятельность. Препарат Аминазин, введенный внутримышечно, также активен. Но может вызывать нежелательные побочные явления в виде гипотензии и тахикардии.
При внутривенном и внутримышечном введении широко используются наркотические вещества с азотной закисью в симбиозе с антигистаминными средствами. В этом случае боль купируют с помощью Димедрола, Пипольфена, Дипрозина. Доказана эффективность и целесообразность применения нейролептанальгезии. Она является симбиозом нейролептических и купирующих болевой синдром, средств, например, Дегидробензоперидол, Доперидол. Применение этих лекарственных средств по сравнению с морфином оправдано: они не вызывают побочных эффектов. Мягко нивелируют психоэмоциональное возбуждение, нейтрализуют паническую атаку. Напряжение, тревожность. Терапия с помощью Фентанила также обрела широкое использование.
Лечение инфаркта до последнего времени было сопряжено с объективными трудностями. Однако, разработки ученых в сфере кардиологии, доказавшие существование переинфарктной зоны, находящейся в высокой степени риска некротических поражений, позволили в какой-то степени ограничить и сократить область биологических процессов деградации.
Прежде всего, терапевтические методы направлены на нормализацию малого круга кровообращения, улучшение микроциркуляции крови, путем растворения и уменьшения объемов тромбов в коронарных сосудах и сердечных капиллярах. Параллельно ведутся работы для улучшения обмена веществ в сердечной мышце, нейтрализацию гипоксических процессов, повышению эластичности миокарда. Стандарт предусматривает в этом случае применение гиалуронидазы и глицериносодержащих средств.
Инфаркта миокарда лечение сопровождается использованием фибринолитическими и антикоагулянтными лекарственными препаратами. Они восполняют недостаток веществ, обусловленный формированием тромба в коронарной артерии или сосудах. Помимо прочего, они снимают спазм сосудов, эффективно разжижают кровь. Это значительно облегчает работу сердечной мышцы, устраняет гипоксию, благоприятно сказывается на кровотоке.
Максимальная эффективность лечения достигается в течение часа после начала приступа. Временные рамки от четырех до шести часов позволяют тромбу окончательно оформиться, что приводит к необратимым изменениям в мышечной массе миокарда. В этом случае применение тромболитиков уже нецелесообразно. Продолжается прием глицерина. Для разжижения крови пациенту также назначают аспирин. Наилучшим общепризнанным способом лечения острого инфаркта миокарда является коронарография, требующая минимального нахождения в стационаре и эффективно устраняющая застои крови в результате образования тромба.

Особенности терапии у людей преклонного возраста
Лечение инфаркта зависит от тяжести симптомов, клинической картины, этиологии заболевания. Тем не менее оно всегда носит комплексный и систематический характер. Стандартным подходом являются следующие мероприятия:
- традиционное лечение включает использование анитиишемических, противотромбных, антотромбоцитарных, фибринолитических медикаментов;
- неотложная госпитализация в короткие сроки, обеспечивающая непрерывное мониторирование с помощью электрокардиографии;
- коронарная реваскуляризация посредством баллонной ангиопластики, коронарного шунторования, тромболитической манипулиции;
- ускорение метаболизма в сердечной мышце, что позволяет уменьшить объем некротических поражений;
- профилактика развития аритмии и осложнений, сопровождающих острый коронарный синдром;
- ремоделирование левого желудочка и сосудистой системы малого круга кровообращения.
В постинфарктный период больному следует соблюдать пастельный режим, обеспечить полный физический и эмоциональный покой. Благоприятный микроклимат, правильный распорядок дня, сбалансированное питание помогут организму как можно быстрее восстановиться после пережитого потрясения.

 О симптомах и признаках микроинфаркта: как распознать болезнь?
О симптомах и признаках микроинфаркта: как распознать болезнь? Выявление атипичных форм инфаркта миокарда
Выявление атипичных форм инфаркта миокарда Симптомы и профилактика инфаркта, перенесенного на ногах
Симптомы и профилактика инфаркта, перенесенного на ногах Процесс восстановления после инфаркта миокарда: особенности и рекомендации
Процесс восстановления после инфаркта миокарда: особенности и рекомендации